 «تابناک با تو» - واکسنها یکی از تاثیرگذارترین و موثرترین مداخلات بهداشت عمومی در تاریخ بشر هستند که نقشی اساسی در جلوگیری از گسترش بیماریهای عفونی ایفا میکنند. اصل اساسی زیربنای واکسنها تحریک سیستم ایمنی برای شناسایی و به خاطر سپردن پاتوژنهای خاص، مانند باکتریها یا ویروسها، بدون ایجاد خود بیماری است. این مقاله مکانیسمهای پیچیده نحوه عملکرد واکسنها، از معرفی اولیه آنتی ژنها تا ایجاد حافظه ایمنی را بررسی میکند و اهمیت واکسیناسیون را در حفاظت از سلامت جهانی برجسته میکند.
«تابناک با تو» - واکسنها یکی از تاثیرگذارترین و موثرترین مداخلات بهداشت عمومی در تاریخ بشر هستند که نقشی اساسی در جلوگیری از گسترش بیماریهای عفونی ایفا میکنند. اصل اساسی زیربنای واکسنها تحریک سیستم ایمنی برای شناسایی و به خاطر سپردن پاتوژنهای خاص، مانند باکتریها یا ویروسها، بدون ایجاد خود بیماری است. این مقاله مکانیسمهای پیچیده نحوه عملکرد واکسنها، از معرفی اولیه آنتی ژنها تا ایجاد حافظه ایمنی را بررسی میکند و اهمیت واکسیناسیون را در حفاظت از سلامت جهانی برجسته میکند.
سیستم ایمنی: مروری کوتاه
قبل از پرداختن به مکانیسمهای واکسن، شناخت اجزای اساسی سیستم ایمنی ضروری است. سیستم ایمنی شامل دو شاخه اصلی است: سیستم ایمنی ذاتی و سیستم ایمنی تطبیقی.
سیستم ایمنی ذاتی: این اولین خط دفاعی در برابر پاتوژنها است و با واکنشهای سریع و غیر اختصاصی مشخص میشود. اجزای سیستم ایمنی ذاتی شامل موانع فیزیکی (مانند پوست)، سلولهای فاگوسیتیک (مانند ماکروفاژها و نوتروفیلها) و سیستم کمپلمان است.
سیستم ایمنی تطبیقی: این شاخه از ایمنی دفاع تخصصیتر و هدفمندتری را ارائه میدهد. این شامل گلبولهای سفید خون به نام لنفوسیتها، از جمله سلولهای B و سلولهای T است. سیستم ایمنی تطبیقی با ویژگی و حافظه مشخص میشود و به بدن اجازه میدهد پاتوژنهایی را که قبلاً با آنها مواجه شده بود شناسایی و به طور مؤثرتری پاسخ دهد.
نقش واکسنها
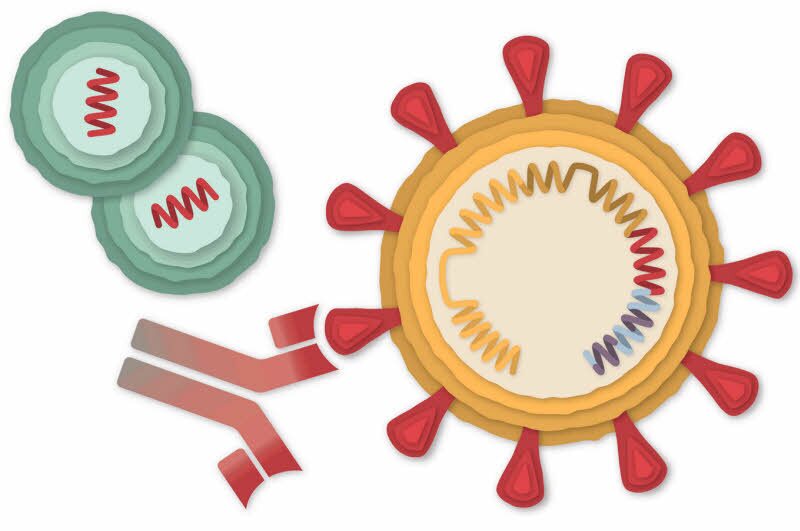
واکسنها قابلیتهای سیستم ایمنی تطبیقی را با قرار دادن آن در معرض اجزای بی ضرر پاتوژنها، به نام آنتی ژن، مهار میکنند. آنتی ژنها معمولا پروتئینها یا مولکولهای دیگری روی سطح باکتریها یا ویروسها هستند که میتوانند پاسخ ایمنی را تحریک کنند. واکسنها با وارد کردن این آنتیژنها به بدن به شیوهای کنترلشده و ایمن، سیستم ایمنی را برای شناسایی و مبارزه با پاتوژنهای مربوطه در صورت مواجهه در مراحل بعدی زندگی تقویت میکنند.
اجزای واکسن
واکسنها حاوی اجزای خاصی هستند که برای برانگیختن پاسخ ایمنی بدون ایجاد بیماری طراحی شدهاند. اجزای اولیه شامل:
آنتی ژنها: اینها اجزای کلیدی واکسنها هستند و میتوانند اشکال مختلفی داشته باشند. اشکال غیرفعال یا ضعیف شده پاتوژن، قطعات پاتوژن یا پروتئینهای مهندسی شده ژنتیکی که از سطح پاتوژن تقلید میکنند، میتوانند به عنوان آنتی ژن عمل کنند.
ادجوانتها: ادجوانتها موادی هستند که به واکسنها اضافه میشوند تا پاسخ ایمنی بدن به آنتی ژنها را تقویت کنند. آنها سیستم ایمنی ذاتی را تحریک میکنند و پاسخ ایمنی تطبیقی قویتر و بادوامتر را ترویج میکنند. ادجوانتهای رایج عبارتند از نمکهای آلومینیوم.
نگهدارندهها و تثبیتکنندهها: این اجزا پایداری و ماندگاری واکسن را تضمین میکنند. نگهدارندهها از آلودگی میکروبی جلوگیری میکنند، در حالی که تثبیتکنندهها اثربخشی واکسن را در طول نگهداری و حمل و نقل حفظ میکنند.
نحوه اثر واکسن
واکسنها از راههای مختلفی از جمله تزریق عضلانی، زیر جلدی و خوراکی تزریق میشوند. مسیر انتخابی به نوع واکسن و پاسخ ایمنی مورد نظر بستگی دارد. تحویل آنتی ژنها باعث شروع یک سری رویدادها در سیستم ایمنی میشود که در نهایت منجر به توسعه حافظه ایمنی میشود.
شروع پاسخ ایمنی
شناسایی آنتی ژنها: پس از تزریق واکسن، آنتی ژنهای موجود در آن توسط سلولهای ارائهدهنده آنتی ژن (APCs)، مانند سلولهای دندریتیک و ماکروفاژها، شناسایی میشوند. این سلولها نقش مهمی در جذب، پردازش و ارائه آنتی ژن به سلولهای T ایفا میکنند و پاسخ ایمنی تطبیقی را آغاز میکنند.
فعالسازی سلولهای T: ارائه آنتی ژن سلولهای T کمکی (سلولهای T CD۴+) را فعال میکند که برای هماهنگی پاسخهای ایمنی ضروری هستند. سلولهای T کمککننده مولکولهای سیگنالی مانند سیتوکینها را آزاد میکنند که بر فعال شدن و تمایز سایر سلولهای ایمنی تأثیر میگذارد.
فعالسازی سلولهای B: سلولهای T کمککننده سلولهای B را برای تولید آنتیبادی تحریک میکنند. سلولهای B نوع دیگری از لنفوسیتها هستند که نقش اصلی را در پاسخ ایمنی تطبیقی ایفا میکنند. آنتیبادیها پروتئینهایی هستند که میتوانند به آنتی ژنهای خاص متصل شوند، پاتوژنها را خنثی کرده و آنها را برای تخریب علامتگذاری کنند.
سلولهای B حافظه: در نتیجه پاسخ ایمنی، برخی از سلولهای B به سلولهای B حافظه تبدیل میشوند. این سلولها آنتی ژن را به یاد میآورند و پس از مواجهه بعدی با پاتوژن، پاسخی سریع و قوی به سیستم ایمنی ارائه میدهند.
سلولهای T سیتوتوکسیک: علاوه بر سلولهای B، سلولهای T سیتوتوکسیک (سلولهای CD۸ + T) فعال میشوند. این سلولها میتوانند مستقیماً سلولهای آلوده را هدف قرار داده و از بین ببرند و به از بین بردن پاتوژن کمک کنند.

حافظه و محافظت طولانی مدت
یکی از ویژگیهای کلیدی واکسنها توانایی آنها در ایجاد حافظه ایمنی است. سلولهای حافظه، از جمله سلولهای حافظه B و سلولهای T حافظه، مدتها پس از قرار گرفتن در معرض اولیه با واکسن در بدن باقی میمانند. اگر فرد بعداً در معرض پاتوژن واقعی قرار گیرد، سیستم ایمنی میتواند پاسخی سریع و هدفمند داشته باشد و از شدت عفونت جلوگیری کند یا آن را کاهش دهد.
سلولهای حافظه B: این سلولها آنتی ژن خاصی را که در طول واکسیناسیون با آن مواجه میشوند، «به یاد میآورند». پس از قرار گرفتن مجدد در معرض پاتوژن، سلولهای B حافظه به سرعت به سلولهای پلاسما تولیدکننده آنتیبادی تمایز مییابند و یک پاسخ آنتیبادی سریع و تقویت شده را ارائه میدهند.
سلولهای T حافظه: سلولهای T حافظه نقش مهمی در شناسایی و از بین بردن سلولهای آلوده دارند. آنها قادرند پس از مواجهه مجدد با پاتوژن، پاسخ سریعتر و موثرتری را نشان دهند.
مصونیت گلهای
مفهوم مصونیت گلهای بر حفاظت جمعی ناشی از واکسیناسیون گسترده تأکید میکند. هنگامی که بخش قابل توجهی از جمعیت نسبت به یک بیماری خاص، چه از طریق واکسیناسیون یا عفونت قبلی، مصون باشند، گسترش پاتوژن به میزان قابل توجهی کاهش مییابد. این محافظت غیرمستقیم به نفع کسانی است که قادر به دریافت واکسن نیستند، مانند افرادی که شرایط پزشکی خاص یا آلرژی دارند.
انواع واکسن
واکسنها را میتوان بر اساس نوع پاتوژن مورد هدف و روشی که برای ایجاد ایمنی استفاده میشود، دستهبندی کرد. انواع رایج واکسنها عبارتند از:
واکسنهای غیرفعال یا ضعیف شده زنده: واکسنهای غیرفعال حاوی نسخههای کشتهشده پاتوژن هستند، در حالی که واکسنهای ضعیف شده زنده حاوی اشکال ضعیفشده، اما همچنان زنده هستند. به عنوان مثال میتوان به واکسن فلج اطفال غیرفعال (IPV) و واکسن سرخک، اوریون و سرخجه (MMR) اشاره کرد.
واکسنهای زیر واحد، نوترکیب یا مزدوج: این واکسنها از بخشها یا اجزای خاصی از پاتوژن مانند پروتئینها یا قندها برای برانگیختن پاسخ ایمنی استفاده میکنند. نمونهها عبارتند از واکسن هپاتیت B (واکسن زیرواحد) و واکسن هموفیلوس آنفلوانزا نوع b (Hib) (واکسن مزدوج).
واکسنهای mRNA: یک فناوری جدیدتر، واکسنهای mRNA از قطعه کوچکی از ماده ژنتیکی پاتوژن (RNA پیامرسان) استفاده میکنند تا به سلولها دستور دهند تا یک قطعه بیضرر از پاتوژن را تولید کنند و پاسخ ایمنی را تحریک کنند. واکسنهای Pfizer-BioNTech و Moderna COVID-۱۹ نمونههای قابلتوجهی از واکسنهای mRNA هستند.
واکسنهای ناقل: این واکسنها از یک ویروس (وکتور) بی ضرر برای رساندن مواد ژنتیکی از پاتوژن هدف به سلولها استفاده میکنند و پاسخ ایمنی را تحریک میکنند. واکسن Oxford-AstraZeneca COVID-۱۹ نمونهای از واکسن ناقل است.
توسعه و تایید واکسن
توسعه واکسنها یک فرآیند دقیق و بسیار منظم است که شامل مراحل متعدد آزمایشهای بالینی و بالینی است. مراحل کلیدی عبارتند از:
اکتشاف و آزمایشهای پیش بالینی: محققان آنتی ژنهای بالقوه را شناسایی کرده و ایمنی و کارایی آنها را در مطالعات آزمایشگاهی و حیوانی ارزیابی میکنند.
کارآزماییهای بالینی: کارآزماییهای بالینی شامل سه مرحله است. فاز I ایمنی و دوز را در گروه کوچکی از داوطلبان ارزیابی میکند. فاز دوم مطالعه را به گروه بزرگتری گسترش میدهد و ایمنی و کارایی را ارزیابی میکند. فاز III شامل آزمایش در مقیاس بزرگ در جمعیتهای مختلف برای ارزیابی بیشتر ایمنی و کارایی است.
بررسی نظارتی: آژانسهای نظارتی، مانند سازمان غذا و داروی ایالات متحده (FDA) و آژانس دارویی اروپا (EMA)، دادههای آزمایشهای بالینی را بررسی میکنند تا تعیین کنند آیا واکسن استانداردهای ایمنی و کارایی را دارد یا خیر.
تایید و نظارت پس از بازاریابی: اگر واکسنی تاییدیه قانونی دریافت کند، میتواند برای استفاده عمومی توزیع شود. نظارت پس از بازاریابی برای نظارت بر ایمنی و اثربخشی واکسن در جمعیتهای بزرگتر ادامه دارد.
چالشها و مناقشات
در حالی که واکسنها در پیشگیری از بسیاری از بیماریها مفید بودهاند، اما بدون چالش و مناقشه نیستند:
دودلی در برابر تزریق واکسن: تردید واکسن که ناشی از اطلاعات نادرست و بی اعتمادی است، چالش مهمی را ایجاد میکند. برخی از افراد ممکن است به دلیل نگرانی در مورد ایمنی، اثربخشی یا خطرات درک شده، تمایلی به دریافت واکسن نداشته باشند.
چالشهای لجستیکی: توزیع و تجویز واکسنها، بهویژه در محیطهای با منابع محدود، میتواند چالشهای لجستیکی را ایجاد کند. حفظ زنجیره سرما برای برخی واکسنها، اطمینان از دسترسی عادلانه و رسیدگی به محدودیتهای زیرساختی ملاحظات بسیار مهمی است.
پاتوژنهای نوظهور: توسعه سریع واکسنها برای پاتوژنهای نوظهور، همانطور که در طول همهگیری COVID-۱۹ شاهد بودیم، بر نیاز به استراتژیهای توسعه واکسن چابک و سازگار تاکید میکند.
ملاحظات اخلاقی: ملاحظات اخلاقی، از جمله مسائل مربوط به رضایت آگاهانه، جمعیتهای آسیبپذیر، و برابری جهانی واکسن، نیازمند توجه مداوم است.
نتیجه
واکسنها پیروزی نوآوری علمی هستند که جان افراد بیشماری را نجات میدهند و از گسترش بیماریهای عفونی جلوگیری میکنند. واکسنها با به کارگیری سیستم ایمنی بدن برای شناسایی و به خاطر سپردن پاتوژنهای خاص، محافظت را در سطح فردی و جمعیتی ایجاد میکنند. موفقیت برنامههای واکسیناسیون، مانند ریشهکنی آبله و تقریباً از بین بردن بیماریهایی مانند فلج اطفال، تأثیر دگرگونکننده واکسنها بر سلامت عمومی را برجسته میکند.
همانطور که ما همچنان به چالشهای ناشی از بیماریهای عفونی موجود و در حال ظهور ادامه میدهیم، توسعه و استقرار واکسنها همچنان حیاتی است. درک جامع از مکانیسمهایی که توسط آن واکسنها کار میکنند، همراه با تلاشها برای رسیدگی به تردید واکسن، اطمینان از دسترسی عادلانه، و حفظ استانداردهای اخلاقی، برای تحقق پتانسیل کامل واکسنها در حفاظت از سلامت جهانی ضروری است.
منبع: یک پزشک